Bệnh Parkinson xảy ra khắp nơi trên thế giới, có thể gặp ở mọi nhóm chủng tộc và ở cả hai giới. Bệnh parkinson thường khởi phát vào tuổi 60 và cũng giảm đi sau 80 tuổi. Bệnh ít thấy xảy ra ở người dưới 40 tuổi, đặc biệt rất hiếm khi khởi phát trước 30 tuổi. Tỷ lệ có yếu tố gia đình ước khoảng 5%. Cùng tìm hiểu parkinson bệnh học từ nguyên nhân, triệu chứng, chẩn đoán.
Menu xem nhanh:
1. Parkinson bệnh học từ nguyên nhân
Hiện nay, khoa học vẫn chưa xác định được chính xác nguyên nhân gây ra bệnh parkinson. Hiện tại mới có bốn giả thuyết lớn về nguyên nhân của bệnh Parkinson. Còn trên thực tế phần lớn trường hợp không thấy rõ nguyên nhân. Các giả thuyết về nguyên nhân parkinson bệnh học được nêu cụ thể như sau:
– Giả thuyết virut: Điển hình là các trường hợp xảy ra sau đại dịch viêm não mê ngủ von Economo- Cruchet (1915 – 1920). Các trường hợp xảy ra sau viêm não Nhật Bản hoặc do giang mai cũng hiếm.
– Tự miễn: Người ta đã và đang cố gắng phát hiện các kháng thể trong dịch não – tủy và huyết thanh của một số bệnh nhân.
– Sự lão hóa: Các tổn thương trong não gặp ở tuổi già cũng có thể là biểu hiện triệu chứng của bệnh Parkinson.
– Di truyền: Người ta đã xác định được một số biến dị trong các gien Park 1, Park 2, Park 5, và Park 7.
– Môi trường: Nhiều độc tố khác nhau đã được phát hiện như MPTP (một số chất thuốc trừ sâu có cấu trúc tương tự). Một số nghiên cứu cho biết hội chứng Parkinson có thể xảy ra ở người nghiện rượu hoặc xuất hiện khi cai rượu.
– Sự kết hợp yếu tố môi trường và di truyền: Ngoài những yếu tố di truyền cần quan tâm đến các chất diệt cỏ, các thuốc trừ sâu, các kim loại nặng, nơi cư trú tại khu vực nông thôn, gần khu vực nông nghiệp, tiền sử bị chấn thương đầu, sử dụng nước giếng.

Hiện nguyên nhân gây bệnh parkinson cho đến nay vẫn chưa được lý giải, một số giải thuyết đưa ra có liên quan đến di truyền, môi trường, sự lão hóa, virus, tự miễn,…
2. Triệu chứng bệnh parkinson bệnh học
Các biểu hiện của bệnh Parkinson đã được mô tả nhiều trong y văn. Dưới đây chúng tôi chỉ xin nhắc đến một số triệu chứng cơ bản và phổ biến của bệnh parkinson
2.1 Triệu chứng vận động của Parkinson bệnh học
Có ba biểu hiện quan trọng là hội chứng run, hội chứng tăng trương lực và hội chứng giảm động tác.
Ngoài ra, người bệnh có thể kèm theo những triệu chứng khác như có nhiều loạn cảm và đau đớn ở một số vị trí khác nhau trên cơ thể, dẫn đến hiện tượng đứng ngồi không yên; một số người không chịu được nóng bức.
Ngoài các phản xạ gân xương thường nhạy cảm với sự thay đổi của môi trường bên ngoài, có thể thấy co mi mắt hoặc cơn quay đầu – quay mắt (đặc biệt ở bệnh nhân có tiền sử viêm não)
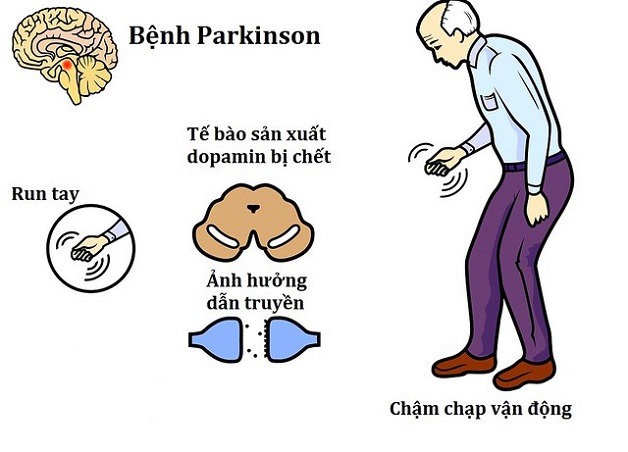
Ba biểu hiện quan trọng của hội chứng/bệnh parkinson là hội chứng run, hội chứng tăng trương lực và hội chứng giảm động tác.
2.2 Triệu chứng không thuộc vận động
Một số trường hợp bệnh nhân có thể có các biểu hiện như: rối loạn giấc ngủ, rối loạn cảm xúc, rối loạn trí tuệ. Một số rối loạn thực vật khác khá đa dạng như: hạ huyết áp tư thế đứng, toát nhiều mồ hôi, tăng tiết nước bọt, táo bón, tím tái ngọn chi, khó kiểm soát bàng quang, rối loạn chức năng sinh dục,…
3. Chẩn đoán parkinson bệnh học
3.1 Parkinson bệnh học trên lâm sàng
Dựa vào tiêu chuẩn chẩn đoán theo Ngân hàng não của Hội bệnh Parkinson Vương quốc Anh, có thể đưa ra chẩn đoán dựa trên các bước sau:
Chẩn đoán hội chứng parkinson
Bệnh nhân có triệu chứng vận động chậm chạp và có ít nhất một trong các triệu chứng như sau:
– Căng cứng cơ
– Run khi nghỉ
– Tư thế dao động
Chẩn đoán loại trừ bệnh parkinson
Vì Parkinson có hội chứng parkinson và bệnh parkinson, nên sau khi chẩn đoán hội chứng parkinson bạn cần chẩn đoán loại trừ bệnh parkinson.
Hãy chắc chắn rằng bệnh nhân không có tiền sử của các chứng bệnh sau: tai biến mạch máu não, chấn thương đầu, viêm não. Người bệnh đang điều trị bằng thuốc an thần kinh. Liệt trên nhân tiến triển, có các dấu hiệu tiểu não. Sa sút trí tuệ sớm và nặng kèm theo các rối loạn trí nhớ, ngôn ngữ và điều phối. Có u não hoặc tràn dịch não trên phim chụp cắt lớp vi tính. Khi điều trị với Levodopa liều cao bệnh nhân không có đáp ứng. Bệnh nhân tiếp xúc với thuốc trừ sâu.
Chẩn đoán quyết định bệnh parkinson
Chẩn đoán kết luận bệnh parkinson nếu bệnh nhân có ít nhất 3 trong các tiêu chuẩn sau:
– Run khi nghỉ
– Múa vờn
– Bệnh tiến triển từ từ, thường bắt đầu ở một bên cơ thể.
– Các triệu chứng giảm hẳn đi khi người bệnh sử dụng thuốc Levodopa
– Khả năng đáp ứng tốt với thuốc Levodopa trong 5 năm hoặc lâu hơn.
– Tình trạng bệnh kéo dài 10 năm hoặc lâu hơn.
Chẩn đoán phân biệt
Cần phân biệt bệnh parkinson với hội chứng parkinson do các nguyên nhân khác nhau như sau: hội chứng parkinson sau viêm não, tràn dịch não với áp lực trong sọ, run vô căn (lành tính, gia đình), liệt trên nhân tiến triển (bệnh Steele – Richardson – Olszewski); thoái hóa vỏ não – hạch đáy não; thoái hóa thể vân – liềm đen); hội chứng Shy- Drager; teo nhiều hệ; thoái hóa gan – não (bệnh Wilson); hội chứng Parkinson do thuốc.
Mặc dù chưa có phương pháp điều trị triệt để bệnh parkinson nhưng việc điều trị căn bệnh này là rất cần thiết, giúp làm chậm quá trình tiến triển bệnh, kéo dài tuổi thọ và nâng cao chất lượng cuộc sống cho bệnh nhân.
3.2 Parkinson bệnh học trên lâm sàng
Trên thực tế, ngoài thăm khám lâm sàng toàn diện, không thể nào bỏ qua các xét nghiệm cơ bản về huyết học, sinh hóa, vi sinh, X quang thường quy.
Ngoài ra có thể tiến hành ghi điện não (điện não đồ), chụp cắt lớp vi tính não, chụp cộng hưởng từ sọ não, xét nghiệm dịch não – tủy và trắc nghiệm thần kinh – tâm lý, ghi điện cơ. Hiện nay còn có thể ứng dụng chẩn đoán hình ảnh chức năng như chụp cắt lớp phát điện tử dương (PET) với F-dopa, chụp cắt lớp vi tính phát photon đơn (SPECT)…
4. Điều trị parkinson bệnh học
Hiện nay y văn đã mô tả rất nhiều phương pháp điều trị bệnh parkinson bao gồm: điều trị nội khoa, phẫu thuật thần kinh, liệu pháp gen.
Tuy nhiên, ngoài điều trị chuyên khoa vẫn cần chú ý tới công tác chăm sóc bệnh nhân một cách toàn diện bao gồm chế độ dinh dưỡng, liệu pháp hoạt động, liệu pháp ngôn ngữ và tiếp cận xã hội. Đây là những trọng tâm cần sự kết hợp chặt chẽ của nhân viên y tế với gia đình bệnh nhân và môi trường xã hội. Điều trị bệnh parkinson là không thể khỏi hẳn nhưng rất cần thiết, giúp nâng cao chất lượng cuộc sống cũng như kéo dài tuổi thọ cho người bệnh.