6 Biến chứng áp xe phổi nguy hiểm hơn bạn nghĩ
Áp xe phổi là một dạng nhiễm trùng nặng, trong đó các mô phổi bị phá hủy và hóa mủ. Đây là biến chứng thường gặp sau viêm phổi nặng, hít phải dị vật hoặc do vi khuẩn xâm nhập sâu vào nhu mô phổi. Dù có thể điều trị bằng kháng sinh hoặc can thiệp ngoại khoa, nhưng nếu không xử trí kịp thời, bệnh có thể dẫn đến hàng loạt hậu quả nghiêm trọng. 6 biến chứng áp xe phổi nguy hiểm hơn bạn nghĩ dưới đây sẽ giúp bạn hiểu vì sao không nên chủ quan trước bất kỳ biểu hiện hô hấp bất thường nào.
1. Những tác nhân phổ biến gây áp xe phổi
1.1. Vi khuẩn kị khí
Vi khuẩn kị khí là nhóm tác nhân thường gặp nhất, chiếm trên 60% các trường hợp áp xe phổi. Chúng thường cư trú ở vùng hầu họng và có thể xâm nhập vào phổi qua đường hít phải dịch tiết, đặc biệt ở người có rối loạn phản xạ ho hoặc mất ý thức.
1.2. Tụ cầu vàng
Đây là tác nhân phổ biến gây áp xe phổi ở trẻ nhỏ, đặc biệt là trẻ sơ sinh và trẻ đang bú mẹ. Biểu hiện bệnh có thể bao gồm sốt cao, nôn mửa, bụng chướng, sụt cân nhanh. Tụ cầu vàng gây tổn thương cả nhu mô phổi và màng phổi, dễ dẫn đến suy hô hấp và nhiễm trùng huyết nếu không được can thiệp kịp thời.
1.3. Klebsiella pneumoniae
Klebsiella là loại vi khuẩn có độc lực mạnh, khi xâm nhập vào phổi có thể phát triển nhanh chóng và gây bệnh cảnh nặng nề. Người nhiễm Klebsiella pneumoniae thường có nguy cơ tử vong cao nếu không được điều trị tích cực ngay từ đầu.
1.4. Ký sinh trùng
Áp xe phổi do ký sinh trùng tuy ít gặp hơn nhưng vẫn đáng lưu ý. Amip (Entamoeba histolytica) là tác nhân gây bệnh thường gặp nhất trong nhóm này. Chúng thường tạo ổ tổn thương ở đáy phổi phải, gần cơ hoành. Biểu hiện đặc trưng là ho khạc đờm màu nâu sẫm như “sô-cô-la” hoặc có lẫn máu tươi.
2. Những biến chứng áp xe phổi tiềm ẩn nhiều nguy hiểm
Áp xe phổi là tình trạng nhiễm trùng sâu bên trong nhu mô phổi, hình thành các ổ mủ. Nếu không được điều trị kịp thời bằng kháng sinh hoặc điều trị không hiệu quả, người bệnh có thể phải đối mặt với nhiều biến chứng áp xe phổi nguy hiểm, thậm chí đe dọa đến tính mạng.
2.1. Nhiễm trùng huyết và suy đa cơ quan – biến chứng áp xe phổi
Một trong những biến chứng áp xe phổi nghiêm trọng nhất là nhiễm khuẩn huyết – khi vi khuẩn từ ổ mủ lan vào máu. Tình trạng này có thể khiến cơ thể suy kiệt nhanh chóng, dẫn đến suy thận, suy tim, và trong nhiều trường hợp là tử vong chỉ sau vài tuần.
2.2. Áp xe phổi mạn tính – biến chứng áp xe phổi
Khi không được kiểm soát tốt, bệnh có thể chuyển sang giai đoạn mạn tính. Người bệnh thường xuyên ho khạc ra mủ, đôi khi cảm thấy cơ thể khỏe hơn trong thời gian ngắn nhưng sau đó lại bước vào giai đoạn tích mủ mới. Các đợt khạc mủ – tạm lui bệnh – tái phát diễn ra liên tục. Ổ áp xe được bao quanh bởi tổ chức xơ khiến việc điều trị trở nên khó khăn, thậm chí không thể tự lành hoàn toàn.
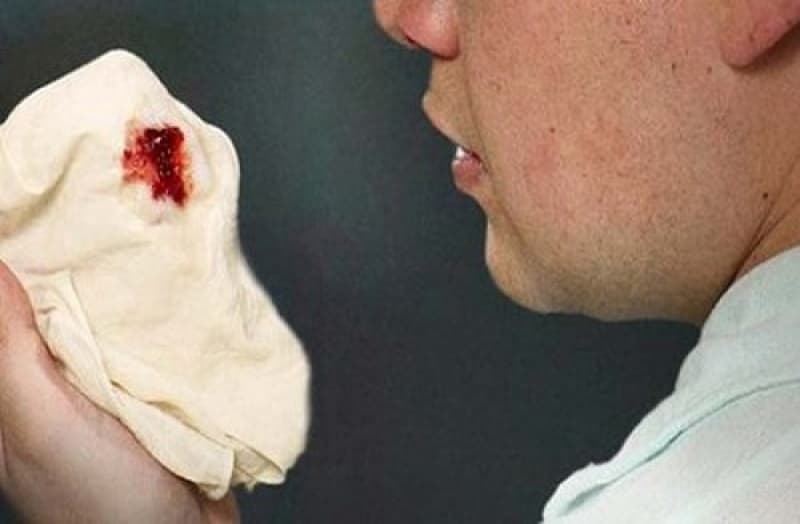
2.3. Ho ra máu ồ ạt
Áp xe phổi có thể làm tổn thương các mạch máu lớn trong phổi. Khi mạch máu vỡ, người bệnh có thể ho ra máu nhiều lần với lượng lớn. Biến chứng này đặc biệt nguy hiểm nếu áp xe nằm gần rốn phổi – nơi tập trung nhiều mạch máu lớn – và có thể dẫn tới tử vong nhanh chóng.
2.4. Hoại tử mô phổi
Tình trạng hoại tử nhu mô phổi diễn ra nhanh chóng, đặc biệt ở bệnh nhân có hệ miễn dịch suy yếu. Mô phổi bị phá hủy nghiêm trọng, ảnh hưởng đến chức năng hô hấp và gia tăng nguy cơ tử vong nếu không được can thiệp tích cực.
2.5. Tràn mủ màng phổi
Khi ổ áp xe vỡ vào khoang màng phổi, sẽ gây ra tình trạng tràn mủ màng phổi – một biến chứng nguy hiểm cần can thiệp ngoại khoa. Tình trạng này làm suy giảm chức năng hô hấp nghiêm trọng và có thể gây biến chứng nhiễm trùng lan rộng.
2.6. Các biến chứng khác
Áp xe phổi còn có thể dẫn đến hàng loạt biến chứng khác như:
– Giãn phế quản: Do tổn thương thành phế quản kéo dài.
– Xơ phổi: Mô phổi bị thay thế bằng mô xơ, mất khả năng đàn hồi.
– Áp xe não: Vi khuẩn từ phổi lan truyền qua đường máu đến não.
– Lao phổi thứ phát: Có thể khởi phát sau khi phổi bị tổn thương nặng.
3. Các yếu tố làm suy giảm cơ chế bảo vệ phổi
Một số yếu tố được xác định là nguyên nhân làm giảm khả năng bảo vệ của phổi bao gồm:
– Sử dụng các đồ uống như rượu bia và hút thuốc lá trong thời gian dài.
– Dùng thuốc ức chế miễn dịch hoặc gây ức chế thần kinh trung ương.
– Suy giảm hệ miễn dịch.
– Sự hiện diện của vi khuẩn với số lượng lớn hoặc độc lực mạnh.
– Các con đường vi khuẩn xâm nhập vào phổi gây áp xe.
– Đường khí – phế quản.
Vi khuẩn từ vùng hầu họng có thể bị hít sâu vào phổi trong các trường hợp:
– Sau phẫu thuật vùng họng như nhổ răng, cắt amidan.
– Hít phải dịch mũ mủ từ xoang khi đang ngủ.
– Hít chất nôn vào đường thở khi phản xạ ho bị suy giảm, đặc biệt trong gây mê, ngộ độc rượu, hoặc trong các ca phẫu thuật cấp cứu khi dạ dày còn chứa thức ăn.
– Đường máu (huyết lưu).
– Vi khuẩn từ các ổ nhiễm trùng như viêm tĩnh mạch hoặc viêm nội tâm mạc nhiễm khuẩn có thể di chuyển theo dòng máu đến phổi, gây thuyên tắc mạch và hình thành áp xe. Tác nhân thường gặp là tụ cầu vàng, đặc biệt hay gây áp xe phổi ở trẻ em.
– Đường lan truyền từ cơ quan kế cận.
Một số ổ nhiễm trùng trong ổ bụng hoặc lồng ngực có thể lan sang phổi như:
– Áp xe gan.
– Nhiễm trùng đường mật.
– Viêm màng phổi mủ.
– Viêm thực quản có ổ mủ.

Áp xe phổi không chỉ là một tình trạng nhiễm trùng đơn thuần mà còn là “mầm họa” tiềm ẩn nhiều biến chứng nặng nề như tràn mủ màng phổi, nhiễm trùng huyết, suy hô hấp cấp hoặc lan rộng sang các cơ quan khác. 6 biến chứng áp xe phổi nguy hiểm hơn bạn nghĩ đã cho thấy mức độ nghiêm trọng của căn bệnh này nếu không được chẩn đoán và điều trị đúng cách. Việc người bệnh phát hiện sớm và tuân thủ phác đồ điều trị mà bác sĩ đã lên cùng với tái khám định kỳ là những yếu tố quan trọng giúp ngăn ngừa biến chứng và cải thiện tiên lượng. Đừng để một ổ mủ nhỏ trong phổi trở thành nguồn gốc của những rủi ro lớn cho sức khỏe.