Ung thư tiêu hóa có di truyền không? Những điều cần biết để phát hiện sớm
Ung thư tiêu hóa là nhóm bệnh lý nguy hiểm, thường diễn tiến âm thầm và dễ phát hiện muộn. Vì vậy, nhiều người thắc mắc ung thư tiêu hóa có di truyền không, đặc biệt khi trong gia đình đã có người mắc bệnh. Việc hiểu rõ yếu tố di truyền sẽ giúp chủ động tầm soát và phòng ngừa hiệu quả hơn.
1. Ung thư tiêu hóa có di truyền không?
Ung thư tiêu hóa có yếu tố di truyền, nhưng tỷ lệ không cao và không phải là nguyên nhân chính trong đa số trường hợp. Theo các nghiên cứu, chỉ khoảng 5 – 10% ung thư liên quan đến đột biến di truyền, còn lại chủ yếu xuất phát từ yếu tố môi trường, lối sống và tuổi tác. Về cơ chế, ung thư có thể hình thành từ hai dạng đột biến:
- Đột biến di truyền (dòng mầm): tồn tại trong toàn bộ tế bào và có khả năng truyền sang thế hệ sau
- Đột biến mắc phải: xuất hiện trong quá trình sống do tác động từ môi trường, không di truyền
Điều này cho thấy, dù trong gia đình có người mắc ung thư tiêu hóa, nguy cơ tăng lên nhưng không đồng nghĩa chắc chắn sẽ mắc bệnh.
Ngoài ra, một số hội chứng di truyền hiếm như Lynch, FAP hay Peutz–Jeghers cũng được ghi nhận làm tăng nguy cơ ung thư đường tiêu hóa, đặc biệt ở người trẻ. Tóm lại, di truyền chỉ là yếu tố nguy cơ, không phải nguyên nhân quyết định.

2. Các bệnh ung thư tiêu hóa nào có thể di truyền?
Rất nhiều độc giả thắc mắc ung thư dạ dày di truyền không, ung thư thực quản có di truyền không hay ung thư đại tràng có di truyền không. Thực tế, một số ung thư tiêu hóa có liên quan đến yếu tố di truyền, nhưng thường chiếm tỷ lệ nhỏ và tập trung ở các nhóm bệnh nhất định với đặc điểm nhận diện rõ ràng:
- Ung thư đại trực tràng: là loại có tính di truyền điển hình nhất. Thường gặp trong các hội chứng như Lynch hoặc đa polyp tuyến gia đình (FAP), liên quan đến các gen MLH1, MSH2, MSH6, PMS2, APC. Đặc trưng là bệnh xuất hiện sớm, nhiều polyp và có tiền sử gia đình rõ rệt.
- Ung thư dạ dày: có thể di truyền trong một số trường hợp, đặc biệt dạng ung thư dạ dày lan tỏa liên quan đến đột biến gen CDH1. Nguy cơ tăng cao nếu trong gia đình có nhiều người mắc bệnh.
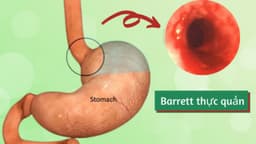
- Ung thư thực quản: ít gặp yếu tố di truyền hơn, nhưng vẫn có thể liên quan đến các hội chứng hiếm như Tylosis hoặc thực quản Barrett có tính gia đình. Nguy cơ thường tăng khi có nhiều người thân mắc bệnh.
Nhìn chung, các ung thư tiêu hóa mang tính di truyền thường có xu hướng xuất hiện sớm, lặp lại trong gia đình và liên quan đến đột biến gen đặc hiệu. Đây là nhóm cần được tầm soát chủ động để phát hiện bệnh ở giai đoạn sớm.
3. Cách nào phát hiện sớm ung thư tiêu hóa?
Dù có yếu tố di truyền hay không, tầm soát sớm vẫn là yếu tố quyết định tiên lượng và hiệu quả điều trị ung thư tiêu hóa. Nhiều nghiên cứu cho thấy, phát hiện bệnh ở giai đoạn sớm có thể giúp cải thiện đáng kể cơ hội điều trị, thậm chí giảm nguy cơ tiến triển nặng.
Người bệnh nên:
- Thăm khám sớm khi xuất hiện các dấu hiệu như đau bụng kéo dài, rối loạn tiêu hóa, sụt cân không rõ nguyên nhân hoặc đi ngoài ra máu
- Chủ động tầm soát định kỳ, đặc biệt ở nhóm có tiền sử gia đình mắc ung thư tiêu hóa hoặc thuộc nhóm nguy cơ cao
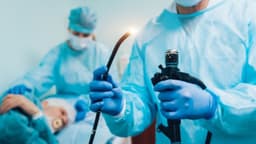
Trong các phương pháp sàng lọc, nội soi tiêu hóa giữ vai trò then chốt vì:
- Cho phép quan sát trực tiếp niêm mạc đường tiêu hóa với độ chính xác cao
- Phát hiện được tổn thương rất nhỏ, polyp hoặc dấu hiệu tiền ung thư ngay từ giai đoạn sớm
- Có thể kết hợp sinh thiết tức thì để xác định bản chất tổn thương
Bên cạnh đó, một số phương pháp hỗ trợ như siêu âm, xét nghiệm máu (CEA) hoặc xét nghiệm phân cũng có thể được chỉ định tùy theo từng loại ung thư. Việc lựa chọn phương pháp tầm soát sẽ được cá nhân hóa dựa trên độ tuổi, tiền sử bệnh và yếu tố nguy cơ của mỗi người.
4. Giảm nguy cơ “bỏ sót ung thư” nhờ công nghệ nội soi hiện đại
Dù nội soi tiêu hóa là phương pháp quan trọng hàng đầu trong tầm soát và phát hiện sớm ung thư, nhưng thực tế cho thấy. Một thực tế đáng quan tâm trong tầm soát hiện nay là tình trạng “bỏ sót ung thư ống tiêu hóa” –Tức tổn thương không được phát hiện dù người bệnh đã nội soi trước đó trong vòng vài năm.
Các thống kê cho thấy, tỷ lệ bỏ sót không hề nhỏ: khoảng 6 – 11,3% với ung thư tiêu hóa trên và có thể lên tới 20 – 47% với polyp đại trực tràng.
Nguyên nhân chủ yếu đến từ việc nhiều tổn thương ở giai đoạn sớm rất nhỏ, phẳng và khó nhận diện, dễ “ẩn mình” trên hình ảnh nội soi thông thường. Bên cạnh đó, yếu tố kinh nghiệm bác sĩ hay quá trình chuẩn bị trước nội soi (đặc biệt là làm sạch ruột) cũng ảnh hưởng trực tiếp đến khả năng phát hiện bệnh.
Chính vì vậy, trong nội soi tiêu hóa hiện đại, yếu tố quan trọng không còn chỉ là “có soi hay không”, mà là “nhìn rõ đến mức nào”.
Tại Thu Cúc TCI, công nghệ nội soi siêu phóng đại Endocyto 520x được triển khai nhằm khắc phục những hạn chế này. Với khả năng:
Phóng đại hình ảnh lên tới 520 lần, cho phép quan sát trực tiếp cấu trúc tế bào giúp nhận diện biến đổi vi mạch và tổn thương tiền ung thư ngay từ giai đoạn rất sớm
Đặc biệt, hệ thống còn tích hợp đồng bộ nhiều công nghệ hình ảnh tiên tiến như TXI (tăng cường cấu trúc – màu sắc), NBI (làm rõ vi mạch), EDOF (giữ hình ảnh luôn sắc nét) cùng trí tuệ nhân tạo (AI) phân tích theo thời gian thực. Nhờ đó, bác sĩ có thể đánh giá tổn thương toàn diện hơn, giảm nguy cơ bỏ sót ngay cả với những bất thường rất nhỏ.
Với khả năng “nhìn sâu đến cấp độ tế bào”, Endocyto 520x không chỉ nâng cao độ chính xác trong tầm soát mà còn góp phần phát hiện ung thư tiêu hóa từ giai đoạn khởi phát, khi việc điều trị còn đơn giản và hiệu quả cao.
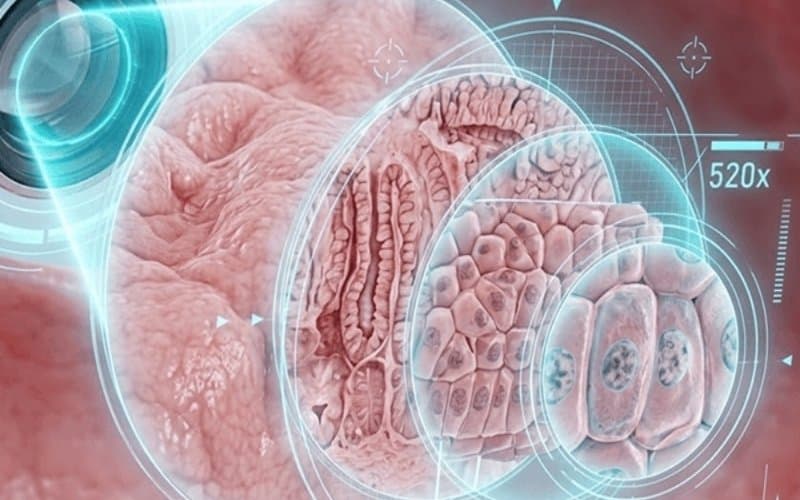
Tóm lại, ung thư tiêu hóa có di truyền không – Câu trả lời là có, nhưng chỉ là một yếu tố nguy cơ. Điều quan trọng hơn là phát hiện sớm để tăng khả năng điều trị hiệu quả. Nội soi tiêu hóa hiện đại, đặc biệt với công nghệ Endocyto 520x tại Thu Cúc TCI, giúp phát hiện tổn thương ngay từ giai đoạn rất sớm. Chủ động tầm soát ngay hôm nay để bảo vệ sức khỏe tiêu hóa một cách chủ động và an toàn.