Nội soi tiêu hóa gồm những gì, khi nào cần nội soi tiêu hóa?
Nội soi tiêu hóa gồm những gì là thắc mắc khá phổ biến của nhiều người trước khi đi kiểm tra hệ tiêu hóa. Thực tế, nội soi không chỉ đơn thuần là đưa ống soi vào cơ thể mà còn bao gồm nhiều bước đánh giá, theo dõi và can thiệp giúp phát hiện sớm các bệnh lý tiêu hóa từ viêm loét đến ung thư giai đoạn sớm.
1. Nội soi tiêu hóa gồm những gì?
Theo Cleveland Clinic, nội soi là thủ thuật giúp bác sĩ quan sát trực tiếp bên trong cơ thể bằng một ống soi mềm, nhỏ, có gắn camera và nguồn sáng ở đầu ống. Hình ảnh thu được sẽ hiển thị trên màn hình để bác sĩ đánh giá tình trạng niêm mạc và phát hiện các bất thường.
Trong lĩnh vực tiêu hóa, nội soi thường được sử dụng để kiểm tra thực quản, dạ dày, tá tràng, đại tràng hoặc trực tràng. Tùy vị trí cần khảo sát, bác sĩ sẽ đưa ống soi qua miệng hoặc hậu môn để tiếp cận cơ quan cần kiểm tra.
Thông thường, khi tìm hiểu nội soi hệ tiêu hóa gồm những gì, người bệnh cần hiểu đây không chỉ là thao tác “đưa ống soi vào kiểm tra” mà còn bao gồm nhiều bước đánh giá và can thiệp trong cùng một quá trình như:
- Quan sát trực tiếp niêm mạc đường tiêu hóa
- Phát hiện viêm, loét, polyp, xuất huyết hoặc khối u
- Đánh giá tổn thương nghi ngờ ung thư
- Sinh thiết lấy mẫu mô nếu cần
- Thực hiện một số thủ thuật can thiệp như cắt polyp hoặc cầm máu qua nội soi
Nhờ khả năng quan sát trực tiếp và sinh thiết ngay trong quá trình thực hiện, nội soi hiện vẫn là phương pháp rất quan trọng trong chẩn đoán và tầm soát các bệnh lý đường tiêu hóa.
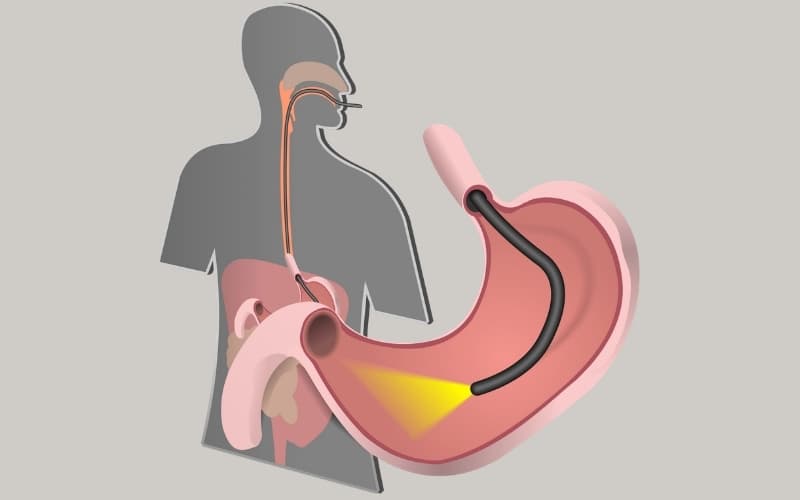
2. Nội soi đường tiêu hóa gồm những gì, hình thức như thế nào?
Hiện nay, nội soi tiêu hóa được chia thành nhiều hình thức khác nhau tùy vị trí kiểm tra, phương pháp gây mê và mức độ hiện đại của hệ thống nội soi.
2.1. Nội soi đường tiêu hóa trên và nội soi đường tiêu hóa dưới
- Nội soi tiêu hóa trên giúp kiểm tra thực quản, dạ dày và tá tràng. Bác sĩ sẽ đưa ống soi qua đường miệng để quan sát niêm mạc và phát hiện các bất thường như viêm loét, trào ngược, polyp hoặc tổn thương nghi ngờ ung thư.
- Nội soi tiêu hóa dưới hay nội soi đại trực tràng giúp đánh giá trực tràng và toàn bộ đại tràng thông qua đường hậu môn. Phương pháp này thường được dùng để phát hiện polyp, viêm đại tràng hoặc ung thư đại trực tràng giai đoạn sớm.
Trong quá trình nội soi, bác sĩ cũng có thể thực hiện thêm các thủ thuật như sinh thiết, cắt polyp, cầm máu hoặc lấy dị vật nếu cần.
2.2. Nội soi gây mê và không gây mê
- Nội soi thường (không gây mê): người bệnh tỉnh táo hoàn toàn trong quá trình thực hiện. Phương pháp này có chi phí thấp hơn nhưng dễ gây cảm giác buồn nôn, khó chịu hoặc đau khi đưa ống soi.
- Nội soi gây mê (nội soi không đau): người bệnh được gây mê ngắn qua đường tĩnh mạch và ngủ trong suốt quá trình nội soi. Điều này giúp giảm khó chịu, hạn chế phản xạ co thắt và hỗ trợ bác sĩ quan sát thuận lợi hơn. Hiện nay, nội soi gây mê được nhiều người lựa chọn vì giúp quá trình nội soi nhẹ nhàng và thoải mái hơn.
2.3. Nội soi thường và nội soi công nghệ cao
Ngoài nội soi ánh sáng trắng thông thường, hiện nay nhiều hệ thống nội soi hiện đại đã tích hợp thêm các công nghệ tăng cường hình ảnh nhằm nâng cao khả năng phát hiện sớm tổn thương tiêu hóa, đặc biệt là tổn thương nhỏ, tổn thương phẳng hoặc biến đổi tiền ung thư.
Một trong những công nghệ phổ biến hiện nay là NBI (Narrow Band Imaging). Theo National Library of Medicine, công nghệ này sử dụng các dải ánh sáng hẹp với bước sóng xanh và xanh lục để làm nổi bật cấu trúc vi mạch và bề mặt niêm mạc.
Bên cạnh NBI, hiện nay công nghệ MCU (Magnifying Chromoendoscopy Ultrasonography) cũng được ứng dụng rộng rãi, công nghệ này tích hợp đồng thời nội soi phóng đại, nhuộm màu và siêu âm nội soi. Sự kết hợp này giúp bác sĩ không chỉ quan sát rõ cấu trúc bề mặt niêm mạc mà còn đánh giá mức độ xâm lấn của tổn thương xuống các lớp sâu hơn của thành ống tiêu hóa.
Dù các công nghệ nội soi vẫn liên tục được cập nhập nhưng tỷ lệ bỏ sót ung thư tiêu hóa trên theo một số nghiên cứu vẫn có thể dao động khoảng 6 – 11,3%, trong khi tỷ lệ bỏ sót polyp đại trực tràng có thể lên tới 20 – 47%. Chính vì vậy, xu hướng hiện nay là tiếp tục nâng cấp công nghệ nội soi theo hướng tăng độ phóng đại và tăng khả năng nhận diện tổn thương vi thể.
Đặc biệt, nội soi tiêu hóa hiện nay đã phát triển tới mức có thể hỗ trợ quan sát tổn thương ở cấp độ tế bào với công nghệ nội soi siêu phóng đại Endocyto 520x do Olympus phát triển. Công nghệ này cho phép phóng đại hình ảnh lên tới 520 lần, hỗ trợ quan sát trực tiếp cấu trúc tế bào và nhân tế bào ngay trong quá trình nội soi.
Hiện nay, Thu Cúc TCI là đơn vị đầu tiên và duy nhất tại Việt Nam ứng dụng thực tế công nghệ nội soi siêu phóng đại Endocyto 520x. Khi kết hợp cùng các công nghệ tăng cường hình ảnh và AI hỗ trợ thời gian thực, hệ thống giúp nâng cao khả năng phát hiện sớm tổn thương tiêu hóa, hỗ trợ đánh giá chính xác hơn các vùng nghi ngờ và định hướng sinh thiết hiệu quả hơn trong quá trình nội soi.
3. Khi nào cần nội soi đường tiêu hóa?
Nội soi đường tiêu hóa thường được chỉ định khi người bệnh có triệu chứng nghi ngờ bệnh lý tiêu hóa, thuộc nhóm nguy cơ cao hoặc cần tầm soát định kỳ để phát hiện sớm tổn thương.
- Nhóm có dấu hiệu cảnh báo cần nội soi sớm: Người bệnh nên đi khám và nội soi sớm nếu xuất hiện các biểu hiện như nuốt nghẹn hoặc nuốt đau, đau bụng quặn từng cơn, nôn ra máu, đi ngoài phân đen hoặc phân lẫn máu, thiếu máu chưa rõ nguyên nhân hoặc sụt cân nhanh không rõ lý do. Đây có thể là dấu hiệu cảnh báo tổn thương tiêu hóa nghiêm trọng cần được kiểm tra sớm.
- Nhóm có triệu chứng tiêu hóa kéo dài: Nội soi cũng thường được chỉ định khi có các triệu chứng kéo dài như đau bụng âm ỉ, đầy hơi, khó tiêu, ợ nóng, ợ chua,buồn nôn hoặc nôn, ăn nhanh no, chán ăn, táo bón hoặc tiêu chảy kéo dài, thay đổi thói quen đại tiện, phân nhầy hoặc có máu
- Nhóm cần nội soi tầm soát định kỳ: Các nhóm nguy cơ cao thường được khuyến cáo nội soi định kỳ gồm: người trên 40 – 45 tuổi, người nhiễm HP hoặc có viêm dạ dày mạn tính, người có viêm teo niêm mạc, dị sản ruột hoặc loạn sản, người có polyp tiêu hóa hoặc từng cắt polyp, người có tiền sử gia đình mắc ung thư dạ dày hoặc đại trực tràng, người mắc bệnh viêm ruột mạn tính (IBD), người hút thuốc lá, uống nhiều rượu bia hoặc thường xuyên ăn thực phẩm lên men, đồ xông khói, thực phẩm chế biến sẵn.
Tóm lại, bao giờ cần nội soi và tần suất nội soi sẽ phụ thuộc vào tình trạng tổn thương và đánh giá của bác sĩ chuyên khoa. Với một số trường hợp nguy cơ cao, người bệnh có thể cần nội soi theo dõi hằng năm để kiểm soát tiến triển bệnh và phát hiện sớm bất thường.
Nội soi tiêu hóa gồm những gì không chỉ là quá trình kiểm tra bằng ống soi mà còn bao gồm đánh giá tổn thương, sinh thiết và hỗ trợ phát hiện sớm nhiều bệnh lý nguy hiểm của đường tiêu hóa. Đây hiện vẫn là phương pháp quan trọng hàng đầu trong tầm soát và chẩn đoán sớm ung thư tiêu hóa. Chủ động nội soi định kỳ tại cơ sở y tế uy tín giúp nâng cao khả năng phát hiện sớm tổn thương và tăng hiệu quả điều trị.